Nähtamatud haavad – sõjategevuse mõju sõdurite vaimsele tervisele

Sõjalised operatsioonid Iraagis ja Afganistanis tõid meie kaitseväele kaasa kaotusi – surma on saanud kümmekond ja viga märkimisväärne hulk kaitseväelasi. Ka Eesti sõduritel on pärast missioonilt naasmist tekkinud vaimse tervise probleeme, sh traumajärgne stressihäire, mida peetakse terrorismivastastel operatsioonidel saadud vigastuste nn tunnushaiguseks.
17. juulil 2015 avaldas ajaleht Äripäev artikli pealkirjaga „Afganistani veterani kuulsusetu lõpp“, milles lahatakse põhjalikult mitmel rahvusvahelisel sõjalisel operatsioonil osalenud 31-aastase tegevväelase Rivo Ekbaumi lugu (Krjutškova 2015). Ekbaum käis kahel missioonil ja tuli tagasi nn nähtamatute haavadega, proovis vaimse tervise probleemidega toime tulla, kuid lõpetas elu enesetapuga.
Ajakirjaniku sõnul keeldub kaitsevägi suitsiidi eest vastutust võtmast: „Kaitseväe esindajad väidavad, et nende teada põhjustas Ekbaumi enesetapu lahkuminek tüdruksõbrast ning eraeluliste põhjuste ees pole nad vastutavad. Nende andmetel on viimase viie aasta jooksul enesetapu sooritanud neli missioonil käinud tegevväelast, ent mitte ühegi puhul pole leitud seost nende teenistusega.“ Artikli autor tõdeb kaitseväe andmetele viidates, et traumajärgse stressihäire käes kannatab Eestis vaid 0,3 protsenti kaitseväelastest, samas kui USA-s tehtud uuringute põhjal põeb traumajärgset stressihäiret umbes 10–15 protsenti sõjas käinud meestest. Sellise mäekõrguse erinevuse põhjused võivad tema hinnangul olla järgmised:
- 1) kaitseväel ei pruugi olla Ekbaumi (ega ka teiste tegevväelaste? M. S.) tervise kohta täit ülevaadet;
- 2) Eestis on teadlikkus traumajärgsest stressihäirest väga väike ja haigus on aladiagnoositud;
- 3) statistika on puudulik ning seetõttu ei ole võimalik tuvastada, kui paljud veteranidest põevad traumajärgset stressihäiret või millised on nende surmapõhjused.
Ajakirjaniku arvutuste kohaselt võib traumajärgne stressihäire puudutada enam kui 400 endist ja praegust teenistujat ning nende lähedasi. Tekib küsimus, kas ametnikud valetavad ja varjavad või püüab ajakirjandus tekitada probleemi seal, kus seda tegelikult ei ole.
Tahtmatuid traumaatilisi mälestusi läbi elanud inimeste kogemusi on kroonikud kirjeldanud juba mitusada aastat tagasi. Spira, Pyne ja Wiederhold (2007) peavad traumajärgset stressihäiret Homerose kuulsale teosele „Ilias“ (800 eKr) viidates seisundiks, mis on sama vana kui inimkond. Koch ja Haring (2008) viitavad samas kontekstis 1666. aastal Londoni suures tulekahjus kannatanu mälestustele, milles kirjeldatakse samuti kõnealusele häirele sarnast seisundit. Sõjaväearstid on ägedale stressreaktsioonile iseloomulikest ilmingutest kirjutanud juba 18. sajandil. 19. sajandist alates on eri aegadel kirjeldatud olemuselt üsna sarnaseid „kummalisi“ emotsionaalseid reaktsioone traumaatilistele sündmustele, millele on antud nimesid nagu railway spine, soldier’s heart, effort syndrome, Old Sergeant Syndrome, shell shock, combat fatigue jms. Eelnimetatud seisunditele iseloomulikud tunnused meenutavad kohati traumajärgse stressihäire sümptomeid, millest hakati rääkima pärast Vietnami sõda (Spira, Pyne ja Wiederhold 2007; Koch ja Haring 2008).
Sõna „trauma“ oli kuni 19. sajandi lõpuni kasutusel ainult füüsilistest vigastustest rääkides. Praegu lahingustressina klassifitseeritavate vaevuste põhjuseid otsiti tol ajal pigem füüsilise tervise häiretest, seostades neid südame- või närvisüsteemi haiguste, reuma, nakkuste jms (Jones ja Wessely 2007). Meditsiiniteaduse arenedes hakati tunnistama küll nn psüühiliste vigastuste võimalikkust, kuid näiteks Esimese maailmasõja ajal tehti selget vahet, kas sõduril ilmnes mürsušokk lahingus toimunud mürsuplahvatuste tõttu – siis nimetati seda vigastuseks (wounded) – või muul põhjusel – siis „tituleeriti“ sõdur haigeks (sick). Selline vahetegemine oli oluline pensionite/toetuste määramisel – pensionivääriliseks loeti psüühiliselt vigastatud (wounded) sõdurid (Smith 2011). Esimeses ja Teises maailmasõja ajast ning Korea sõjast on teada sporaadilisi teateid sõduritest, kes kannatasid püsiva sõjaneuroosi (war neurosis) käes või kelle käitumine oli tõsiselt häiritud, kuid alles 1970. hakati sellist häiritud seisundit tunnistama psühhiaatrilise sündroomina (Field Manual No 22–51, 1994).
Kuna Vietnami sõjas osalenutel esines hulgaliselt kindla mustriga traumajärgseid häiritud seisundi sümptomeid, hakati seda algul kutsuma Vietnami-järgseks sündroomiks. Lisaks lahingutes osalenud sõduritele täheldati sarnaseid ilminguid ka sõjategevusse otseselt mitte kaasatud militaarpersonalil – arstidel, õdedel ja teistel haiglatöötajatel – ning endistel sõjavangidel (Field Manual No 22-51, 1994). Pärast Vietnami sõda, 1965. aastal, kui USA-s loodi valitsuse rahastatav veteranide administratsioon, hakati suure avaliku surve tõttu traumeeritud sõduritele ja ka vastavate uuringute rahastamisele rohkem tähelepanu pöörama. Ametlikult hakati traumajärgset stressihäiret diagnoosima alates 1980. aastast, mil see lisati omaette diagnoosina vaimsete häirete diagnostilisse ja statistilisse manuaali (DSM-3). Praktilise vajaduse ja pideva teadustöö tulemusena on häire diagnostilisi kriteeriume korduvalt täiendatud ja täpsustud (nt DSM-3-R, 1987 ja DSM-5, 2013).
Vaatamata sellele, et mõni autor peab varasemate sõdade jooksul kirjeldatud ja meditsiiniliselt seletamatute sümptomitena iseloomustatud seisundeid traumajärgse stressihäire eellasteks, ei saa Jonesi ja Wessely (2007) sõnul mürsušoki/lahingustressi jms ilmingute ning traumajärgse stressihäire vahele siiski tõmmata võrdusmärki. Nende hinnangul on kultuur tugevasti mõjutanud seda, milliseid diagnostilisi otsuseid arstid vastavalt tollel ajal levinud tervisealastele teadmistele ja tõekspidamistele tegid.
Traumajärgse stressihäire sümptomid ja diagnoosimine
Rahvusvahelise haiguste ja nendega seotud terviseprobleemide statistilises klassifikatsioonis (RHK-10) kuulub traumajärgne stressihäire samasse diagnoosirühma ägeda stressihäire ja kohanemishäiretega ning tekib hilinenud reaktsioonina erakordselt hirmutavale sündmusele, milleks võib näiteks olla loodusõnnetus või muu katastroof, sõda, raske õnnetus, surma pealtnägemine, piinamise ohvriks olemine, terrorism, vägistamine või muu kriminaalne tegevus.
Vaimsete häirete diagnostiline manuaal DSM-5 määratleb häire veelgi detailsemalt: traumajärgne stressihäire tekib traumaatilise sündmuse tagajärjel, mis võib olla mis tahes sündmus, millega kaasneb surm, tõsine vigastus või seksuaalne väärkohtlemine või nende oht, mida inimene tajub enda jaoks äärmiselt hirmutava või eluohtlikuna ning mis häirib oluliselt inimese töövõimet, sotsiaalset suhtlemist või muid tegevusvõime aspekte. DSM-5 kohaselt võib traumasündmus olla üks või mitme allpool nimetatud sündmuse kogum, milles isik: 1) oli vahetult osaline; 2) nägi pealt kellegagi juhtuvat traumaatilist sündmust; 3) sai teada tema lähedase pereliikme või sõbraga juhtunud traumaatilisest sündmusest (millega kaasnes tajutud oht elule või inimese vägivaldne või õnnetusjuhtumi tagajärjel asetleidnud surm) või 4) kuulis esmaallikast korduvalt traumasündmusest või selle äärmuslikult eemaletõukavatest üksikasjadest.
Traumajärgsele stressihäirele kõige iseloomulikumad on traumaatilise sündmuse taaskogemise sümptomid, nt painajalikud unenäod, ärevuse suurenemine, kui tegeletakse trauma meenutamisega või satutakse traumat meenutavasse olukorda, dissotsiatiivsed taaskogemised. Lisaks võib esineda vältimiskäitumist: püüd vältida vapustavat sündmust meenutavaid kohti, tegevusi ja inimesi, psühhogeenne amneesia, mis kitsendab traumeeritud inimese elu ja kahjustab tema tegevusvõimet, ja suurenenud erutusseisundi sümptomeid, nt unehäired, autonoomse närvisüsteemi sümptomid (Henriksson ja Lönnqvist 2007).
Traumajärgse stressihäire sümptomid (DSM-5 järgi)
- 1. Traumaatilise sündmuse taaskogemine
- - Korduvad pealetükkivad ja ängistavad mälestused traumaatilisest sündmusest (nt kujutlused, mõtted, aistingud)
- - Korduvad ängistavad unenäod traumaatilisest sündmusest
- - Käitumine või tunne, nagu toimuks traumaatiline sündmus uuesti (dissotsiatiivsed taaskogemised (flashbacks), kogemuse uuesti läbielamine)
- - Tugev ängistus kokkupuutel traumaatilist sündmust meenutavate või seda sümboliseerivate asjadega
- - Füsioloogilised reaktsioonid kokkupuutel traumaatilist sündmust meenutavate või seda sümboliseerivate asjadega
- 2. Pidev traumaatilise sündmusega seotud stiimulite vältimine
- - Püüd vältida traumaga seotud mälestusi, mõtteid või tundeid
- - Püüd vältida traumat meenutavaid tegevusi, kohti, inimesi, vestlusi, objekte, situatsioone, mis kutsuvad esile düstressi tekitavaid mälestusi, mõtteid või tundeid
- 3. Negatiivsed kognitsioonid ja meeleolumuutused
- - Võimetus meenutada trauma olulisi aspekte
- - Püsivad ja liialdatult negatiivsed uskumused või ootused enda, teiste ja maailma kohta (nt „Ma olen paha“, „Kedagi ei saa usaldada“, „Maailm on ohtlik paik“ jms)
- - Püsivad ja moonutatud mõtted trauma põhjuste ja tagajärgede kohta, mistõttu inimene hakkab juhtunus süüdistama ennast või teisi
- - Püsivalt negatiivne emotsionaalne seisund (nt hirmu-, õuduse-, viha-, süü- või häbitunne)
- - Märkimisväärselt vähenenud huvi oluliste tegevuste ja nendes osalemise vastu
- - Teistest eraldumise või võõrdumise tunne
- - Püsiv võimetus tunda positiivseid emotsioone (nt tunda end õnnelikuna, rahulolevana või tunda armastust)
- 4. Märgatavad muutused erutusseisundis ja reageerimisvõimes
- - Ärrituvus ja vihapursked (väljendub enamasti verbaalse või füüsilise agressioonina inimeste või asjade suhtes)
- - Hoolimatu või ennasthävitav käitumine
- - Suurenenud valvsus
- - Kergestiehmumine
- - Keskendumisraskused
- - Uneprobleemid
Iraagis sõjaväepsühhiaatrina missioonil osalenud ja Walter Reedi sõjaväe uurimisinstituudis vaimse tervise teemalisi projekte juhtinud Charles W. Hoge (2010) näeb traumajärgset stressihäiret mitte üksnes vaimse tervise häirena (psühholoogiline/emotsionaalne seisund), vaid füsioloogilise seisundina, mis mõjutab inimese keha tervikuna, sh südame ja veresoonkonna tööd ja hormoonsüsteemi tasakaalu. Tema sõnul on traumajärgne stressihäire paradoksaalne häire, sest sisaldab reaktsioonide kogumit, nt suurenenud valvsust, emotsioonide tuimenemist jms, mis aitavad sõduril lahinguolukorras ellu jääda, kuid mida on sõduril tavaellu naasmisel keeruline n-ö normaalsele lainele tagasi lülitada.
Häire diagnoosimisel on kõigepealt vaja tuvastada potentsiaalse traumaatilise sündmuse esinemine ja siis hinnata sümptomeid, nende sagedust ja ägedust. Häire kliiniline pilt võib patsientidel olla erinev, sümptomid esinevad sageli eri kombinatsioonides – osal on ülekaalus trauma taaskogemisega seotud emotsionaalsed ja käitumuslikud sümptomid, teistel on esiplaanil pigem meeleolumuutused ja negatiivsed tunnetused, kolmandatel domineerivad erutusseisundi ja reageerimisvõime muutustega seotud sümptomid. Seega ei saa inimesel traumajärgset stressihäiret diagnoosida üksnes mõne üksiku sellele häirele omase sümptomi esinemisel.
Diagnoosimisel kasutatakse sagedamini traumajärgse stressihäire kliinilise hindamise skaalat (The Clinician’s Assessment of PTSD Scale, CAPS), mis on poolstruktureeritud intervjuu häire sümptomite detailseks analüüsimiseks, või 17-küsimuselist traumajärgse stressihäire sümptomite küsimustikku (Posttraumatic Stress Disorder Checklist, PCL), mis on patsiendi täidetav enesekohane test. Igal juhul soovitatakse kasutada rohkem kui ühte meetodit, et mitmetahulise häire hindamine oleks adekvaatne, ja vajadusel hankida infot ka teistest allikatest, näiteks vestelda pereliikmete või lähedastega.
RHK-10 järgi võib ajavahemik traumaatilise sündmuse toimumise ja sümptomite ilmnemise vahel varieeruda mõnest nädalast mõne kuuni, ületades harva kuut kuud. Niisiis saab häiret diagnoosida üks kuni kuus kuud pärast traumaatilise sündmuse toimumist, kui sümptomid on esinenud ühe kuu jooksul. Siiski on võimalik häiret diagnoosida, kui aeg traumeeriva sündmuse ja häire alguse vahel on pikem kui kuus kuud, kuid isikul ilmnevad nähud on iseloomulikud traumajärgsele stressihäirele ja alternatiivsed diagnoosid ei ole võimalikud (näiteks ärevushäire, sundseisund või depressioon). Kui DSM-3R ja DSM-5 kirjeldavad võimalust hilinenud algusega traumajärgse stressihäire diagnoosimiseks, siis Jones ja Wessely (2007) on seisukohal, et enamikul juhtudest ei pöördu inimesed abi saamiseks spetsialistide poole enne, kui düstress muutub väljakannatamatuks või kui välised mõjutegurid halvendavad oluliselt nende sümptomeid, ja seega on tegu hilinenud abiotsimise, mitte häire hilinenud algusega.
Pärast traumaatilisse olukorda sattumist tekivad inimestel sageli ägeda stressireaktsiooni (acute stress disorder) ilmingud, nt ärevus, emotsionaalne tundetus, derealisatsioon, depersonalisatsioon, dissotsiatiivne amneesia, pealetükkivad mõtted, vältimiskäitumine, uneprobleemid, keskendumisraskused, ärrituvus, ülivirgus jms, kuid need taanduvad enamasti mõne nädala jooksul iseenesest. Enamik inimestest, kellel sellised sümptomid ilmnevad, kohanevad mõne kuu jooksul uue, traumajärgse olukorraga. Bryant (2004) toob näiteks 11. septembril 2001 toimunud terrorirünnaku järel tehtud kogukonnauuringu, milles osalenud New Yorgi elanikest 9% esines traumajärgse stressihäire sümptomeid üks kuu pärast intsidenti, nelja kuu möödudes oli häire ilminguid ainult 4% uuringus osalenutest.
Bryant (2004) selgitab erinevust ägeda stressireaktsiooni ja traumajärgse stressihäire vahel, mille sümptomid on sarnased: traumajärgset stressihäiret ei diagnoosita enne ühe kuu möödumist traumasündmusest, äge stressireaktsioon on aga diagnoos, mis kirjeldab ühe kuu jooksul vahetult pärast traumasündmuse toimumist ilmnevaid stressiga seotud sümptomeid. USA veteranide ameti ja kaitseministeeriumi juhenddokumendis (VA/DoD Clinical Practice Guideline for The Management of Post-Traumatic Stress, 2010) on traumajärgne stressihäire vastavalt selle esinemise kestusele jagatud kaheks nn allosaks (vt joonis 1): äge traumajärgne stressihäire, mille puhul sümptomid kestavad rohkem kui üks kuu, aga vähem kui kolm kuud pärast traumaatilist sündmust, ja krooniline traumajärgne stressihäire: sümptomid kestavad rohkem kui kuus kuud pärast traumaatilist sündmust.
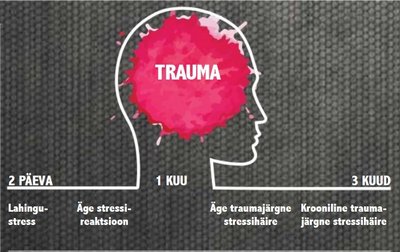
DSM-5 järgi võib sümptomite kestus erineda ja ootuspäraselt vaibuvad kolmandikul patsientidest sümptomid iseenesest esimese kolme kuu jooksul, täielik paranemine toimub kuni kolme aastaga. Sümptomite taasesinemine või ägenemine võib aset leida juhul, kui puututakse uuesti kokku traumat meenutavate olukordadega, kui elus esineb tugevaid stressoreid/kriise või satutakse uuesti traumeerivasse olukorda. Sageli algab traumajärgne stressihäire ägeda stressireaktsioonina, häire kulg võib olla lainetav ja pikemaajalist sündroomi ennustavad enim ägedad taaskogemise sümptomid.
Häire võib kesta mõne kuu ja siis taanduda või muutuda krooniliseks, jätkudes aastakümneid kestva raske invaliidistava sündroomina (Henriksson ja Lönnqvist 2007). Sarnaselt teiste terviseprobleemidega on ka traumajärgse stressihäire korral oluline lähtuda põhimõttest, et mida varem sekkutakse, seda kergem on häiret ravida. Samas mõjutab abiotsimist või mitteotsimist sageli see, milline on ühiskonna üldine suhtumine vaimse tervise häiretesse: kui häireid nähakse pigem isiku ebaõnnestumise või iseloomu nõrkusena, siis võivad häbi- ja süütunne takistada inimesel õigel ajal spetsialisti poole pöördumast. USA sõduritega tehtud uuringud on näidanud, et vähem kui pooled neist, kellel esines traumajärgse stressihäire või depressiooni sümptomeid, otsisid abi ja peamine põhjus abi mitteotsimisel oli kartus saada häbimärgistatud. Kardeti näida nõrgana või seda, et ülemate ja kaasvõitlejate suhtumine muutub, kui nad saavad teada, et sõdur oma probleemide lahendamiseks abi otsib, lisaks puudus veendumus, et vaimse tervise spetsialistid saavad üldse aidata (Hoge 2010).
Traumajärgse stressihäire levimus ja kaasnevad vaimse tervise probleemid
Suuremal osal traumaatilistesse olukordadesse sattunud inimestest ei kujune välja traumajärgne stressihäire. Ozer, Best, Lipsey ja Weiss (2008) väidavad, et ligikaudu 50–60% ameeriklastest kogevad elu jooksul ise või näevad pealt traumaatilisi sündmusi, samas on vaid 5–10% neist diagnoositud traumajärgne stressihäire. Eriti palju tugevaid traumaatilisi sündmusi nagu sõda, suuri looduskatastroofe, poliitilist tagakiusamist või pagulust kogenud inimrühmades esineb häiret 15–90% inimestest (Henriksson ja Lönnqvist 2007). USA veteranide ameti kodulehel (PTSD: National Center for PTSD, 2016) avaldatud andmetel esineb 7–8% inimestest elu jooksul traumajärgset stressihäiret ja USA-s on igal aastal selle haiguse küüsis kaheksa miljonit täiskasvanut. Võrreldes meestega on naistel suurem risk traumajärgse stressihäire tekkeks – elu jooksul esineb häiret ligikaudu 10% naistest ja 4% meestest. DSM-5 andmetel diagnoositakse USA-s aasta jooksul umbes 3,5% täiskasvanutest kõnealust häiret, Euroopas ja enamikus Aasia, Aafrika ja Ladina-Ameerika riikides on levimus madalam – 0,5–1%.
Sõjalistel operatsioonidel osalenud sõduritega läbi viidud uuringud näitavad samuti erinevaid tulemusi ja sellel võib olla mitu põhjust alates uurimismetoodikast ning lõpetades uuritavate suhtumise ja kavatsustega, milleks võib olla näiteks riigilt kompensatsiooni saamine. Hoge, Castro, Messer, McGurk, Cotting ja Koffman (2004) leidsid, et 3–4 kuud pärast Iraagist või Afganistanist sõjalistelt operatsioonidelt naasmist esines traumajärgsele stressihäirele viitavaid sümptomeid vastavalt 18–20% ja 12% sõduritest. Thomas, Wilk, Riviere, McGurk, Castro ja Hoge (2010) testisid tegev- ja reservväelasi kahel korral pärast missioonilt naasmist ning leidsid, et 7,7% tegevväelastest esines traumajärgse stressihäire sümptomeid 3 kuud ja 8,9% 12 kuud pärast missiooni, reservväelastel vastavalt 6,7% ja 12,4%. Bonanno, Mancini, Horton, Powell, LeardMann, Boyko, Wells, Hooper, Gackstetter ja Smith (2012) tuvastasid oma uuringus, et traumajärgset stressihäiret esineb 6,7% üks kord missioonil osalenud sõduritel ja 4,5% korduvalt missioonil käinud sõduritel.
Hinnanguliselt esineb umbes 80–90% traumajärgse stressihäire patsientidel sagedamini kui vastava diagnoosita inimestel ka mõni muu vaimse tervise häire nagu depressioon (seda on komorbiidse häirena diagnoositud 33–50% traumajärgse stressihäire patsientidel), ärevushäire, paanikahäire, sõltuvushäired – viimaste esinemissagedus on meestel suurem kui naistel (DSM-5; Jones ja Wessely 2007; Koch ja Haring 2008). Iraagis ja Afganistanis sõjalistel operatsioonidel osalenud veteranidel on traumajärgse stressihäirega sagedamini kaasuvate vaimse tervise häiretena leitud ärevus- ja meeleoluhäireid, alkoholi ja narkootikumide tarvitamisest tingitud häireid ning kohanemishäireid (Booth-Kewley, Schmied, Highfill-McRoy, Larson, Garland ja Ziajko 2013). DSM-5 avaldatud andmetel esineb 48% Afganistanis või Iraagis missioonil osalenud traumaatilise ajukahjustuse (Traumatic Brain Injury, TBI) diagnoosiga USA sõduril ka traumajärgne stressihäire.
Boscarino (2007) sõnul on veteranidel tsiviilpopulatsiooniga võrreldes suurem suitsiidirisk ja suurem tõenäosus surra isikuvastase vägivalla või alkoholi väärkasutamise ja narkootikumide kasutamise tagajärjel. Samuti võib nende enneaegset surma põhjustada hoolimatu või enesehävituslik käitumine (FM No 22-51, 1994). Jonesi ja Wessely (2007) sõnul selgus Lahesõja veteranide uuringust, et 97% sõduritest, kellel tekkis raskusi missioonijärgsel kohanemisel, ei pandud traumajärgse stressihäire diagnoosi, sest kõik vajalikud kriteeriumid ei olnud täidetud. Palju sagedamini diagnoositi neil depressiooni ja alkoholi liigtarvitamisega seotud häireid. Seega ei ole traumajärgne stressihäire ainus vaimse tervise probleem, mis sõjalistel operatsioonidel osalenud sõdureid kimbutada võib.
Traumajärgse stressihäire riskifaktorid
Viimase 30 aasta jooksul on traumatemaatikat põhjalikult uuritud ning jõutud üha selgema arusaamiseni, kui valdav trauma inimeste igapäevaelus on, millised on individuaalsed erinevused traumareaktsioonides, milline on traumade mõju inimese emotsionaalsele seisundile ja toimetulekule hilisemas elus ning kuidas trauma ja düstress mõjutavad inimese tegevusvõimet ja psüühilist tervist. Enamikul traumaolukordadesse sattunud inimestest ei kujune välja traumajärgne stressihäire, seega eksisteerivad ilmselt tegurid, mis vastutavad traumajärgse stressihäire väljakujunemise eest ja mõjutavad häire kulgu.
Teemat käsitlevates allikates nimetatakse häire vallandumist enim mõjutavate teguritena inimese vanust (mida noorem inimene, seda suurem on risk haigestuda), madalat haridustaset, lapsepõlvetraumasid, trauma tugevust ja kestust ning lähedaste inimeste, militaarkontekstis ka kaasvõitlejate ning ülemate toe puudumist (Brewin, Andrews ja Valentine 2000).
Sõjaväelastel peetakse üheks sagedasemaks traumajärgse stressihäire tekkimisega seostatud faktoriks üksuse vähest sidusust – kui stressitase missioonipiirkonnas on kõrge, on üksuse sidususel traumajärgse stressihäire tekkimise seisukohalt oluline, kaitsev mõju (Freeman ja Freeman 2009). Lisaks mängib traumajärgse stressihäire väljakujunemisel olulist rolli kokkupuutumine lahingustressoritega (combat exposure), lahingutegevuse intensiivsus ja tajutud oht elule (Nissen, Marott, Gyntelberg ja Guldager 2011). Maklakovi ja Tšermjanini (2007) hinnangul on traumajärgse stressihäire tekkimine seotud sellega, kui kaua sõdurid sõjapiirkonnas viibivad ja milline on seal reaalse ohu tase: 1980. aastatel Afganistani sõjas osalenud helikopteripilootidest 24% tuvastati 12 kuud pärast sõjapiirkonnast naasmist traumajärgne stressihäire, sealhulgas neil, kellel sõjategevuse käigus tekkis reaalne oht elule, esines häire 75% juhtudest. Jones ja Wessely (2007) viitavad uuringutele, mis kinnitavad, et kui sõduril ilmneb missioonipiirkonnas äge lahingustressi reaktsioon (combat stress reaction, CSR), siis on tal suurem risk traumajärgse stressihäire väljakujunemiseks kui neil, kellel lahingustressi ei tekkinud. Samuti võivad traumajärgse stressihäire riski suurendada sõjapiirkonnas saadud füüsilised vigastused (Koren, Norman, Cohen, Berman ja Klein 2005).
Traumajärgse stressihäire ravi
Traumajärgse stressihäire eduka ravimise eeldus on teadmised häire tekkemehhanismist. Traumajärgse stressihäire tekkimise seletamiseks on kasutatud eri teooriaid ja mudeleid, kuid kokkuvõttes taandub see küsimusele, kuidas inimese aju traumasündmust ja sellega seotud mälestusi töötleb. Traumaatilise sündmuse taaskogemise sümptomite tekkimist seostatakse sellega, et ajus ei talletata mälestusi eluohtlikest sündmustest samas kohas, kus teisi mälestusi, vaid need salvestatakse limbilises süsteemis, mis kontrollib ellujäämisreflekse ja on otseühenduses aju nende piirkondadega, mis tagavad keha ellujäämiseks olulisi funktsioone nagu hingamine, südametöö, hormonaalne tasakaal, lihaste toonus jms. Aju limbilises süsteemis salvestatud mälestused ei allu inimese teadlikule kontrollile, need ei ole loogilised ega lineaarsed, vaid sisaldavad emotsionaalselt laetud kujutluspilte, hääli, lõhnu jms, mille alusel toimib „võitle või põgene“ refleks. Limbiline süsteem on tekkinud selleks, et inimene ei unustaks teda tugevasti mõjutanud (elu)ohtlikke olukordi, mistõttu seal vormunud mälestused vallandavad hetkega vastureaktsiooni, kui inimene satub traumaatilist sündmust meenutavasse olukorda. Selliseid mälestusi võivad esile kutsuda pisiasjad nagu tolm, suits, valjud helid, rahvahulk, liiklusummik, koera haukumine jms. Selles ajuosas talletunud mälestustel ei ole ajalist mõõdet – kui need aktiveeritakse, on nad siin ja praegu, oma täies intensiivsuses ja eheduses, olles sama tõelised ja elavad nagu trauma toimumise hetkel.
Limbilise alarmsüsteemi tegevust reguleerib/hoiab tasakaalus aju teine osa – prefrontaalne ajukoor, mis vastutab ratsionaalse mõtlemise, planeerimise ja otsuste tegemine eest. Väga tugevat stressi tekitavas (sh pidev unetus, intensiivne lahingtegevus jms) olukorras ei funktsioneeri eelnimetatud kahte piirkonda ühendavad juhteteed nagu tavaolukorras, mistõttu tekivad tõrked uue informatsiooni ühendamisel varasemate mälestustega. Häire ravimise eesmärk ei ole traumaatiliste mälestuste kustutamine, vaid nende ühendamine inimese eluloo teiste oluliste aspektidega ja õppimine nendega elama (Hoge 2010).
Ühtegi imerohtu või sajaprotsendilist edu tagavat teraapiat traumajärgse stressihäire raviks leiutatud ei ole. Uuringud kinnitavad, et ka parimate sekkumiste edu võib pidada vaid mõõdukaks ja kui arvestada militaar- või macho-kultuuri eripära, siis ei ole traumajärgse stressihäire ravimine sõjaväelastel sugugi lihtne ettevõtmine (Jones ja Wessely 2007). Diagnoosimisel on oluline tuvastada võimalikud komorbiidsed häired (nt depressioon vms) ning kui neid esineb, siis keskenduda kõigepealt nende ravimisele.
Traumajärgse stressihäire ravis peetakse efektiivseimaks kognitiiv-käitumuslikku teraapiat (KKT), kuigi osade patsientide puhul on edu oodatust väiksem. KKT efektiivsust traumajärgse stressihäire ravis on tõestatud traumaohvrite eri rühmades (veteranid, seksuaalse väärkohtlemise, autoõnnetuste jms ohvrid). Häid tulemusi on saadud erinevate kognitiiv-käitumuslike meetoditega, kõigis neis on üks ravi osa aktiivne järkjärguline kokkupuude traumaatilise sündmusega kas kujutlustes, assotsiatsioone tekitavate stiimulite abil või minnakse näiteks koos terapeudiga sündmuspaigale (Henriksson ja Lönnqvist 2007). Sellega ühendatakse tekkinud mõtte- ja tundereaktsioonide analüüs ning sümptomitundlikkust vähendavad (desensitiseerivad) hingamis- ja lõdvestumistehnikad. Ravi tulemusel suudab patsient tänu aktiivsele harjutamisele vähehaaval ületada oma vältimissümptomid ja kontrollida traumaatiliste mälestustega kaasnevat ärevust.
Enimkasutatavad tehnikad traumajärgse stressihäire ravis (Hoge 2010)
- Eksponeerimine – teraapia sisaldab traumajärgse stressihäire kohta teabe jagamist, hingamistehnikate õpetamist, sobiva järjestuse koostamist eksponeerimisteraapiaks, desensitiseerimist kujutluste kaudu, arutelu kujutlustega kokkupuudete käigus toimunud kohta.
- Kognitiivne restruktureerimine – sisaldab eelkõige väärtõlgenduste ja -uskumuste muutmist. Näiteks vaidlustatakse süütunne, mille tõttu inimene tunneb, et ta on trauma eest vastutav. See mõte asendatakse konstruktiivsemate mõtetega.
- Stressiga toimetuleku harjutused (stress inoculation training) – on suunatud stressi ja ärevusega toimetuleku strateegiate õpetamisele ning sisaldavad traumajärgse stressihäire kohta teabe jagamist, lõdvestumis- ja hingamistehnikate õpetamist, kognitiivset rekonstrueerimist ning mina-dialoogi kasutamist.
- EMDR (eye movement desensitization and reprosessing) – meetod ühendab endas kehateadlikkuse- ja lõdvestusharjutusi, eksponeerimist ja kognitiivset restruktureerimist. Silmaliigutuste eesmärk on stimuleerida mõlemat ajupoolkera, et aidata integreerida mälestusi.
Lisaks kasutatakse traumajärgse stressihäire raviks erinevaid grupiteraapia vorme (sh kunstiteraapia – vt National Geographic, 2/2015 Caroline Alexanderi artikkel „Behind the Mask: Revealing the Trauma of War“), hüpnoosi, meditatsiooni ja mindfulness’i tehnikaid (Spira, Pyne ja Wiederhold 2007) ning muid toetavaid sekkumisi nagu leinanõustamine, pereteraapia jms (Hoge 2010). Viimastel aastakümnetel on hoogsalt arendatud virtuaalreaalsuse (virtual reality) tehnoloogiaid, et aidata traumajärgse stressihäire patsiente. Just viimast meetodit peetakse perspektiiviks, et kaasata teraapiasse ka need sõdurid, kes häbimärgistamise kartuses on seni ravist kõrvale jäänud.
Traumajärgse stressihäire ravis soovitatakse eelistada psühhoteraapiat. Medikamente määratakse enamasti patsientidele, kellel on visad ja väga intensiivsed sümptomid või kelle tegevusvõime halveneb jätkuvalt hoolimata toetavast ravist või psühhoteraapiast. Osal patsientidel seondub sündroom nii tõsise psüühiliste jõuvarude vähenemisega, et nad ei ole aktiivseks psühhoteraapiaks valmis enne, kui seisundit on leevendatud ravimite abil (Henriksson ja Lönnqvist 2007). On leitud, et parima tulemuse traumajärgse stressihäire ravis annavad antidepressandid, eelistatavalt selektiivsed serotoniini tagasihaarde inhibiitorid, SSRI-d. (Hoge 2010).
Traumajärgse stressihäire ennetamiseks soovitatakse traumasündmuses osalenud inimesi teavitada trauma võimalikest mõjudest, julgustada neid probleemide korral abi otsima ja anda infot abi saamise võimaluste kohta (VA/DoD Clinical Practice Guideline for The Management of Post-Traumatic Stress, 2010).
Eesti kaitseväe meditsiiniteenistuse andmetel on F-diagnooside ehk vaimse tervise häirete esinemissageduse näitaja meie missioonisõdurite hulgas madalam kui meie liitlastel. Kindlat vastust, miks see nii on, ei ole. KVÜÕA toimetistes (10/2008) on Meren ja Tihaste viidanud hulgale põhjustele, mis võivad eelkirjeldatud erinevust selgitada:
- 1. Üldjuhul valitakse eesti missioonisõdurid väljaõpetatud ja professionaalsete sõdurite seast, kes langetasid vabatahtlikult oma otsuse saada elukutseliseks sõjaväelaseks, seega võib nende taust ja sõjaline ettevalmistus olla parem kui liitlastel. Sõjalise ettevalmistuse taset on aga nimetatud oluliseks kaitsefaktoriks traumajärgse stressihäire väljakujunemisel.
- 2. Eesti kontingent vahetub missioonipiirkonnas iga kuue kuu tagant, samas kui USA sõjaväelastel on ühe rotatsiooni pikkus üldjuhul 12 kuud. Lühem rotatsiooniperiood ei ole nii kurnav ja võib kaasa aidata sõdurite kiiremale kohanemisele pärast missioonilt naasmist ning häirete korral tagab see kiirema sekkumise võimaluse, muidugi juhul, kui probleemide küüsis vaevlev sõdur pöördub abi saamiseks vastava erialaspetsialisti poole.
- 3. Kaitseväe meedikud ja psühholoogid ei ole suutnud tuvastada kõrvalekaldeid missioonilkäinute vaimse tervise näitajates, sest sõdurid ei ole huvitatud oma probleemide tunnistamisest. Nn stigmatiseerimise-hirmul võib olla mitu põhjust, nt võib see sõdurilt võtta võimaluse osaleda järgmisel missioonil, vaimse tervise kehva seisundi tõttu võidakse sõdur tunnistada tervisenõuetele mittevastavaks ja saata reservi, sõduril võib olla raske tunnistada oma vaimse tervise probleeme, sest sõjaväelaste seas on levinud arvamus, et kui sõdur ei tule toime, on ta nõrk (kardetakse kamraadide ja ülemate negatiivset hinnangut).
- 4. Sõdur on oma psüühiliste või juba somatiseerunud tervisehädadega käinud perearsti või erialaspetsialisti vastuvõtul väljaspool kaitseväge ning sel juhul ei laeku see teave kaitseväkke ega saa teatavaks kaitseväe meedikutele ja psühholoogidele.
Valdaval osal inimestest esineb elu jooksul kriisiolukordi, kuid vaatamata sellele on trauma tõttu tekkinud pikaajalisi, vaimset tervist tõsiselt kahjustavaid häireid hämmastavalt vähe, mis annab tunnistust inimeste märkimisväärsest säilenõtkusest (ingl k resilience). Ka neil inimestel, kellel traumasündmuse järel tekib tõsiseid toimetuleku- ja vaimse tervise probleeme, on võimalik vajadusel abi ja toetust saada ning oma olukorda parandada. Paljud neist kasutavad toimetulekuks kõige tõhusamat – lähedastelt ja pereliikmetelt saadavat – tuge ning nende häire taandub ilma spetsialistide sekkumiseta. Viimastel aastatel on aegamisi muutunud suhtumine vaimse tervise teemasse, vaimse tervise häireid (sh traumajärgset stressihäiret) on hakatud aktsepteerima kui meditsiinilisi seisundeid, mis ei ole häirunud inimese viga ega süü, ja mida saab ravida nagu iga teist tervisehäiretki. Traumaatiliste olukordade tõttu mingiks ajaks vähenenud toimetulekuvõimega sõduri tugevust näitab see, et ta julgeb oma probleeme tunnistada ja vajadusel abi küsida.
Kasutatud kirjandus
- Boscarino, J. A. (2007). The Mortality Impact of Combat Stress 30 Years After Exposure: Implications for Prevention, Treatment, and research. In Figley, C. R. & Nash, W. P. (Eds.) Combat Stress Injury: Theory, Research, and Management. Routledge: New York, London.
- Bryant, R. A. (2004). Acute Stress Disorder. In Litz, B. T. (Ed.) Early Intervention for Trauma and Traumatic Loss. New York, London: The Guilford Press.
- Field Manual No 22-51 (FM 22-51) (1994). Leaders’ Manual for Combat Stress Control. Washington, DC: Headquarters, Department of the Army. Viimati külastatud 04.08.2016, www.aclu.org/files/projects/foiasearch/pdf/DODDOA010851.pdf
- Freeman, A. & Freeman, S. M. (2009). Vulnerability Factors: Raising and Lowering the Threshold for Response. In Freeman, S. M., Moore, B. A. & Freeman, A. Living and Surviving in Harm’s Way: A Psychological Treatment Handbook for Pre- and Post-Deployment of Military Personnel. Routledge: New York, London.
- Henriksson, M., Lönnqvist, J. (2007). Psüühilised kriisid, kohanemishäired ja stresshäired. Lönnqvist, J., Heikkinen, M., Henriksson, M., Marttunen, M. ja Partonen, T. Psühhiaatria. Kirjastus Medicina.
- Hoge, C. W. (2010). Once a Warrior – Always a Warrior: Navigating the Transition from Combat to Home – Including Combat Stress, PTSD, and mTBI. Guilford, Globe Pequot Press.
- Jones, E., Wessely, S. (2007). Shell Shock to PTSD: Military Psychiatry from 1900 to the Gulf War. Psychology Press, Hove & New York.
- Koch, W., Haring, M. (2008). Posttraumatic Stress Disorder. In Hersen, M. & Rosqvist, J. (Eds.) Handbook of Psychological Assessment, Case Conceptualization and Treatment. Vol 1. Adults. Wiley & Sons.
- Маклаков А. Г., Чермянин С. В. (2007). Посттравматические нарушения у военнослужащих. Под ред. Маклаков А. Г. Психология и педагогика. Военная психология. СПб.: Питер.
- Smith, D. M. (2011). Diagnostic Liability: the Legal History of Posttraumatic Stress Disorder. Temple Law Review, Vol 84, No 1, Fall 2011. Viimati külastatud 20.09.2016, www.templelawreview.org/lawreview/assets/uploads/2012/02/84.1_Smith.pdf
- Spira, J. L.; Pyne, J. M. & Wiederhold (2007). Experiental Methods in the Treatment of Combat PTSD. In Figley, C.R. & Nash, W. P. (Eds.) Combat Stress Injury: Theory, Research, and Management. New York, London: Routledge.